| Ereignisbericht lesen |
| Riskoeinschätzung | ||||
| Bedeutung ⁄ Schweregrad | gefährlich ⁄ kritisch / negatives Beispiel | Häufigkeit | weniger als ein mal pro Jahr | 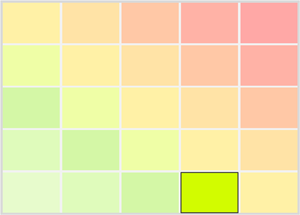 Riskiko / Schwere: 4 ∼
Häufigkeit: 1
Riskiko / Schwere: 4 ∼
Häufigkeit: 1 |
| Rolle im Ereignis | Arzt / Ärztin / aktiv | Berufserfahrung | keine Angabe | |
| Patientenzustand | ||||
| Wichtige Begleitumstände | Prämedikation regelhaft in der Schleuse am OP-Tag. | |||
| Fallbeschreibung (Was, Warum, Kofaktoren, Maßnahmen, Verlauf, Epikrise) | Ãblich sind Prämedikationen am OP-Tag in der Schleuse. Das Kind war schon mehrmals in Vollnarkose voroperiert. Die Eltern des Kindes sprechen nur wenig deutsch. Bisher sind laut Aufklärungsbogen keine Narkosezwischenfälle bekannt. Das Kind soll sofort als erster Punkt drankommen und wird deshalb nicht mit Dormicumsaft prämediziert. Auf dem OP-Plan steht beim zweiten Patienten Maligne Hyperthermie als Besonderheit. Das Kind wurde (zum Glück) intravenös eingeleitet und während OP weiter mit Propofol betäubt. Bei der laufenden Narkose muà der zweite Patient in der Schleuse prämediziert werden (Pflegepersonal überwacht laufende Narkose). Dieser weiss nichts von MH. Deshalb im Saal mehrere Telefonate mit Ambulanz etc. Eine Person des OP-Teams bekommt das Problem mit und meint, dass das aufliegende Kind wohl die MH habe. Letztlich hatte das Kind bei der ersten Narkose seines Lebens eine MH durchgemacht, die mit Dantrolene in unserem Haus behandelt wurde. | Schlagwörter | ||
| Anästhesie Einleitung Anamnese Ãbertragungsfehler Spezielle Befunde, Patientenunterlagen Verwechslung Unterlagen |
Was war besonders gut (hat zur Abschwächung des Ereignisses oder zur Verhinderung geführt?) |
"Alle beteiligten hatten das Glück, daà trotz fehlender p.o.-Prämedikation ein i.v.Zugang sofort möglich war und nicht inhalativ eingeleitet wurde. Sonst hätten ""alle Filter versagt""." | ||
| Was war besonders ungünstig (hat die Situation noch schlimmer gemacht) |
"Folgende Kofaktoren hätten fast zur Katastrophe geführt: -Prämedikation in der Schleuse unter zeitlichem Druck. -Alte Narkoseprotokolle waren nicht in der Ambulanzkarte (vermutlich wegen Dokumentationszwecken entnommen und nicht wieder zurückgelegt oder in der ""stationären Akte"", welche nicht vorlag). Im Nachhinein zeigte sich bei der Durchsicht einer ca. 10cm dicken Akte, daà auf einem Durchschlag eines maschinenschriftlichen OP-Berichts die MH beschrieben war. Auf OP-Berichte wird aber in der Regel nicht seitens der Anästhesie geachtet. Man sucht nur nach alten Narkoseprotokollen) -Eltern bekamen einen deutschen Aufklärungsbogen und haben alle Fragen bezüglich Zwischenfällen verneint. Verständigungsproblem? -Die danach angesprochenen Eltern gingen davon aus, dass die MH bekannt ist. AuÃerdem hatte das Kind ja zwischenzeitlich einige Narkosen ohne Zwischenfälle gehabt. -Die Eltern haben den vorhandenen Anästhesieausweis nicht mitgebracht, auf dem die MH vermerkt ist. -Der Bereichsoberarzt, welcher das Kind kannte war im Urlaub. Er hätte den Namen erkannt. -Der durchführende Anästhesist wurde nicht ausreichend eingeführt. (Bei regelhafter Einführung wäre bekannt gewesen, daà ein Ordner mit früheren ""Problemfällen"" existiert). -Im schriftlichen OP-Programm ist die Bemerkung MH in die falsche Zeile zum folgenden Patienten gerückt." | |||
| Eigener Ratschlag | Prämedikationsvisite in Anästhesieambulanz, wenn Patient in Ambulanz des operativen Faches (nicht regelhaft in der Schleuse). Wird in unserem Haus mittlerweile meist durchgeführt. Fremdsprachlicher Aufklärungsbogen ist unerlässlich. | |||
| Der vorliegende Fall beschreibt sehr eindrucksvoll typische Probleme des anaesthesiologischen Alltags: Unvollständige oder fehlende Dokumentation, mangelnde Kommunikation, Flüchtigkeitsfehler, Entscheiden und Handeln unter Zeitdruck. Es sollte heutzutage immer möglich sein, Aufklärungsbögen in der Muttersprache des Patienten bereitzustellen (organisatorische Anregung). Ansonsten wird man immer ein (auch rechtliches) Problem mit der Aufklärung haben. Also ist diese Optimierung nicht nur zum Schutz (und auch zur Wertschätzung) des Patienten geeignet, sondern sorgt auch für zusätzliche Sicherheit für die Behandelnden. Im Rahmen der Aufklärung sollte immer noch einmal explizit nach Narkosezwischenfällen und MH (-Disposition) gefragt werden (auch wenn ein "NEIN" auf dem Bogen vorab angekreuzt wurde) - nicht jedem ist diese Komplikation und ihre Auswirkung auf zukünftige Narkosen so genau bekannt. Alle verfügbaren Unterlagen müssen für die anaesthesiologische präoperative Evaluation bereitliegen. Es ist auch vor dem Hintergrund einer juristischen Auseinandersetzung sicher schwer nachvollziehbar, wenn fehlende Unterlagen "nicht mehr rechtzeitig beschafft" werden konnten. Zur Erhöhung der Patientensicherheit sollten alle verfügbaren Informationen genutzt werden. Im geschilderten Fall gingen die Eltern ja offensichtlich davon aus, dass die MH-Disposition allgemein bekannt war. Dass irrtümlich ein anderer Patient auf dem OP-Programm mit der MH-Disposition gekennzeichnet war, sollte zum Anlass genommen werden, die Erstellung des OP-Programms zu überprüfen: Oft wird doch die Reihenfolge des OP-Plans kurzfristig verschoben, und dann mit dem Hinweis "der erste Patient in Saal 1 wird zum 2. Patienten im Saal 2" - hier könnte durch die Benennung mit dem Patientennamen mehr Sicherheit erreicht. Die Informationsweitergabe sollte anästhesieintern besonders gewissenhaft, z.B. in der Frühbesprechung, auch hier unter Nennung des Patientennamens bei Besonderheiten, erfolgen. So kannn der für diesen Saal eingeteilte Anästhesist vorab sensibilisiert werden. Dass im geschilderten Fall keine inhalative Einleitung unternommen wurde, war insgesamt vermutlich ebenso zufällig wie die Tatsache, dass der Bereichsanästhesist, der das Kind kannte, an diesem Tag nicht vor Ort war. Auch ein "Ordner" mit (wiederkehrenden) Problempatienten löst vermutlich dieses Informationsproblem nicht, weil dann jeder Anästhesist jeden Tag in diesen Ordner gucken müsste. Für die "Routine" ist sicher eine derartige Datenbank in der Prämedikationsambulanz sinnvoll (in der alle zur Prämedikation angemeldeten Patienten von der dortigen Arzthelferin / Pflegekraft auf Besonderheiten "gescreent" werden), aber sie ersetzt - gerade bei Akutfällen - nicht die Vollständigkeit der Patientenunterlagen. Könnte man dicke Patientenakten (viele Widerholungseingriffe) mit einem farbigen Aufkleber dauerhaft als "Akte für Problempatienten" kennzeichnen? Letztendlich unterstreicht der geschilderte Fall auch die Bedeutung einer ausreichenden Zeitspanne für die präoperative Evaluation. Zeitnot, Verständigungsschwierigkeiten und ein unsichere Ãberblick über die Vorgeschichte sind Risikofaktoren, die die Patientensicherheit sehr gefährden können. Und der Anästhesist, dem der Zwischenfall passiert, hat wenig davon, wenn ihm sein Tun im Nachhinein lediglich als "Folgefehler" attestiert wird... | ||
nur beschriebene Felder werden angezeigt | ||
Administrative Faktoren - (Arbeitsumgebung) |
- eine Prämedikation ist Pflicht. Ein Verzicht darauf ist nicht mit Zeitdruck zu entschuldigen. - seit 7/2004 ist eine Prämedikation auÃerhalb der Prämedikationsambulanz eine Rarität geworden. - fehlende Akten trotz Vermerks des prämed. Kollegens sind leider immer noch an der Tagesordnung, v.a. bei zunehmender just-in-time-Medizin. |
|
Hauptkategorien· 1 Analyseeinheit aus der Kategorie: PatientAlle Kategorien Antizipiere und plane voraus · Beachte und verwende alle vorhandenen Informationen · klinischer Zustand, Bedingungen · organisationale Strukturen · verbale Kommunikation · geschriebene Kommunikation · Administrative Faktoren · Administrative Faktoren · Arbeitsplatzgestaltung · Kompetenz · | ||
 Maßnahmen zum Fallbericht Maßnahmen zum Fallbericht |